Mala absorción de alimentos y su vínculo con trastornos autoinmunes
 oct, 5 2025
oct, 5 2025
Evaluador de Mala Absorción y Trastornos Autoinmunes
La mala absorción de alimentos ocurre cuando el intestino no puede extraer adecuadamente los nutrientes necesarios del alimento. Esto puede desencadenar o empeorar trastornos autoinmunes como la enfermedad celíaca o la tiroiditis de Hashimoto.
Este evaluador te ayuda a entender cómo los síntomas y los factores de riesgo pueden estar relacionados con estos problemas.
Resultados del análisis
Resumen rápido
- La mala absorción ocurre cuando el intestino no extrae los nutrientes necesarios.
- Un intestino dañado puede desencadenar o empeorar trastornos autoinmunes como la celíaca o la tiroiditis.
- El microbioma, los anticuerpos y la permeabilidad intestinal son piezas clave del rompecabezas.
- Exámenes de sangre y pruebas de absorción ayudan a diagnosticar el problema.
- Una dieta adaptada, probióticos y enzimas pueden restaurar la absorción y reducir la actividad autoinmune.
¿Qué es la mala absorción de alimentos?
Mala absorción de alimentos es una condición en la que el tracto gastrointestinal no logra extraer adecuadamente los nutrientes, vitaminas y minerales de los alimentos que consumimos. El problema puede originarse en el estómago, el intestino delgado o incluso en la flora microbiana que habita ahí.
Cuando los nutrientes no llegan al torrente sanguíneo, el cuerpo empieza a mostrar síntomas como fatiga crónica, pérdida de peso, diarrea, hinchazón y deficiencias vitamínicas. Estos signos suelen confundirse con otras afecciones, lo que retrasa el diagnóstico.
Intestino permeable: la puerta de entrada de los antígenos
El Síndrome de intestino permeable es una lesión de la barrera mucosal que permite el paso de partículas no digeridas, como fragmentos de gluten o lectinas, al torrente sanguíneo. Esa fuga rompe la tolerancia inmunológica y puede activar una respuesta autoinmune.
Factores como el estrés, dietas altas en azúcares refinados, consumo de alcohol y el uso prolongado de antibióticos alteran la integridad de los “tight junctions” (uniones estrechas). Cuando estas uniones se debilitan, los antígenos alimentarios atraviesan la mucosa y desencadenan inflamación.
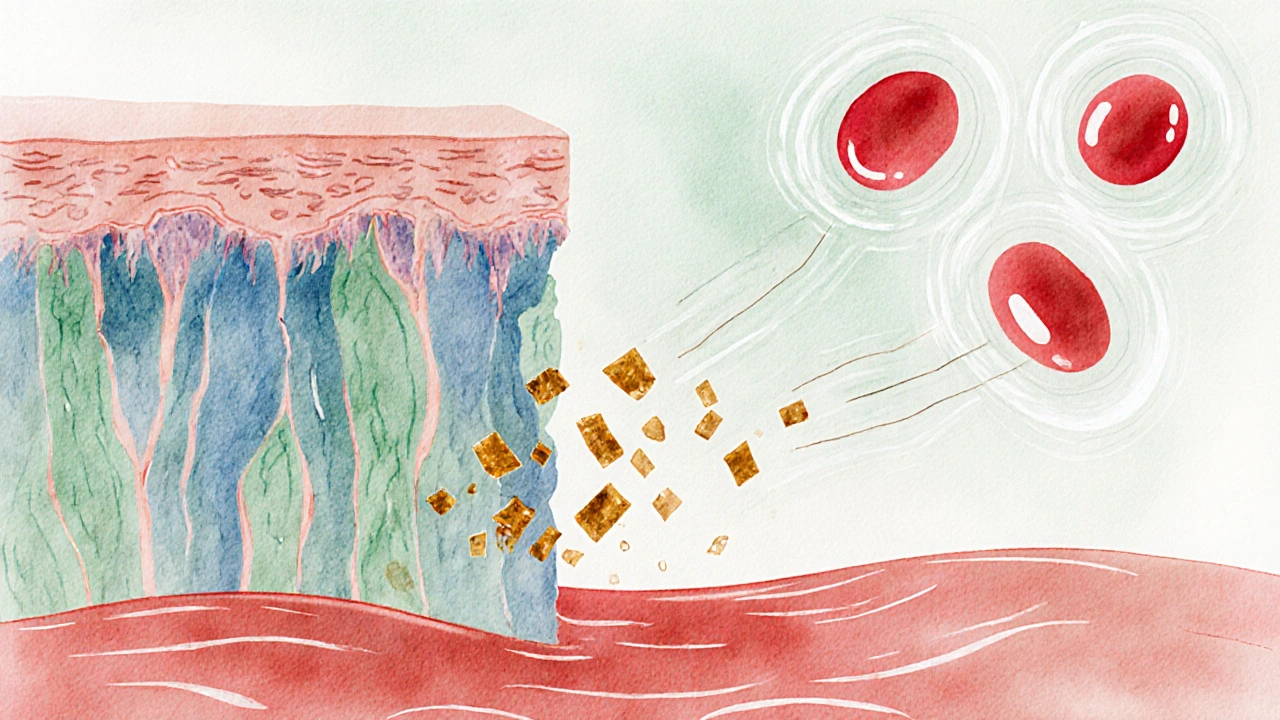
Trastornos autoinmunes más vinculados a la mala absorción
Varios estudios recientes demuestran una relación estrecha entre la Mala absorción de alimentos y enfermedades donde el sistema inmunitario ataca al propio cuerpo. Los más relevantes son:
- Enfermedad celíaca: una respuesta inmunitaria al gluten que daña las vellosidades intestinales, provocando malabsorción severa.
- Enfermedad de Crohn: inflamación crónica que puede afectar cualquier parte del tracto digestivo y alterar la absorción de nutrientes.
- Tiroiditis de Hashimoto: la inflamación de la tiroides se asocia con deficiencias de selenio y zinc, nutrientes cuya absorción se ve comprometida.
- Artritis reumatoide: algunos pacientes presentan síntomas gastrointestinales y deficiencias de hierro que empeoran la enfermedad.
El papel del microbioma intestinal
El Microbioma intestinal está formado por miles de especies bacterianas que regulan la digestión, la producción de vitaminas y la modulación inmunológica. Un desequilibrio (disbiosis) puede reducir la capacidad de descomponer carbohidratos, proteínas y grasas, aumentando la carga de antígenos no digeridos.
Investigaciones del 2024 mostraron que pacientes con celíaca presentaban una reducción del 30% en bacterias productoras de butirato, un ácido graso corto que fortalece la barrera mucosal. Restaurar esas poblaciones con probióticos específicos contribuye a mejorar la absorción y a disminuir la actividad autoinmune.
Respuesta inmune: linfocitos T y anticuerpos
Cuando los antígenos atraviesan la mucosa, son presentados a los Linfocitos T. Estos células pueden diferenciarse en subtipos que promueven inflamación (Th1, Th17) o regulación (Treg). En la mayoría de los trastornos autoinmunes, predomina la activación de linfocitos proinflamatorios.
Un marcador típico en la enfermedad celíaca es el Anticuerpo anti-transglutaminasa (tTG). Su presencia indica que el sistema inmunitario reconoce el gluten como una amenaza y ataca la enzima transglutaminasa, deteriorando aún más la absorción.
Herramientas diagnósticas para detectar la mala absorción
Los médicos utilizan una combinación de pruebas para confirmar la causa de la mala absorción:
- Análisis de sangre: niveles de vitaminas A, D, E, K, hierro, ferritina y marcadores inflamatorios (PCR, VSG).
- Pruebas de heces: grasa fecal, presencia de parasites, conteo de bacterias beneficiosas.
- Test de absorción de D-xilosa: evalúa la integridad del intestino delgado.
- Serología específica: anticuerpos anti-tTG y anti-endomisio para enfermedad celíaca; anticuerpos antinucleares (ANA) para trastornos autoinmunes generales.
Un diagnóstico temprano permite intervenir antes de que la inflamación crónica cause daño irreversible.

Estrategias para mejorar la absorción y controlar la autoinmunidad
Una vez identificado el vínculo, el tratamiento combina modificaciones dietéticas, suplementos y, en algunos casos, fármacos inmunosupresores.
- Dieta sin gluten y sin lectinas: elimina los principales desencadenantes de la permeabilidad intestinal.
- Incorporar alimentos ricos en Antígenos alimentarios seguros como caldos de hueso, que aportan colágeno y glutamina, nutrientes que favorecen la reparación de la mucosa.
- Suplementación con enzimas digestivas (lipasa, amilasa, proteasa) para facilitar la descomposición de macronutrientes.
- Probióticos de alta potencia: cepas como Lactobacillus rhamnosus GG y Bifidobacterium longum reducen la inflamación y aumentan la producción de butirato.
- Micronutrientes clave: zinc 30mg/día, selenio 200µg/día y vitaminas D3 2000UI para reforzar la barrera intestinal y modular la actividad de los linfocitos T.
- Control del estrés mediante técnicas de respiración, mindfulness o ejercicio moderado, ya que el cortisol altera la permeabilidad y la composición del microbioma.
En casos severos, los gastroenterólogos pueden prescribir corticoides o moduladores inmunológicos, pero siempre bajo estrecha monitorización de los niveles nutricionales.
Comparación de trastornos autoinmunes asociados a la mala absorción
| Enfermedad | Antígeno desencadenante | Principal déficit de absorción | Marcador serológico clave |
|---|---|---|---|
| Enfermedad celíaca | Gluten | Vitamina D, hierro, calcio | Anti‑tTG IgA |
| Enfermedad de Crohn | Componentes bacterianos | Vitamina B12, proteínas | ASCA (anticuerpo anti‑Saccharomyces) |
| Tiroiditis de Hashimoto | Yodo y proteínas tiroideas | Selenio, zinc | Anti‑TPO |
| Artritis reumatoide | Citocinas inflamatorias | Hierro, ácido fólico | RF y anti‑CCP |
Preguntas frecuentes
Preguntas frecuentes
¿Cómo saber si tengo mala absorción?
Los síntomas típicos incluyen diarrea crónica, hinchazón, pérdida de peso inesperada y deficiencias de vitaminas. Un médico puede solicitar pruebas de sangre, de heces y de absorción de D‑xilosa para confirmar el diagnóstico.
¿Todas las personas con enfermedad celíaca presentan mala absorción?
No. En etapas tempranas la lesión de la mucosa puede ser leve y la absorción no se ve afectada de forma notable. Sin embargo, la mayor parte de los pacientes desarrollan deficiencias nutricionales con el tiempo.
¿Los probióticos curan la mala absorción?
Los probióticos no son una cura mágica, pero ciertas cepas reparan la barrera intestinal y reducen la inflamación, lo que favorece una mejor absorción cuando se combinan con una dieta adecuada.
¿Puedo tomar suplementos de enzimas digestivas sin receta?
Sí, los suplementos de enzimas están disponibles sin prescripción y suelen ser seguros. Es recomendable elegir productos que contengan una mezcla de lipasa, amilasa y proteasa, y consultar con un profesional si tienes alguna condición médica.
¿Qué papel juegan los anticuerpos anti‑tTG en la detección de la celíaca?
El anticuerpo anti‑tTG IgA es el marcador serológico más sensible y específico para la enfermedad celíaca. Niveles elevados, junto a síntomas gastrointestinales, indican daño de la mucosa y justifican una biopsia confirmatoria.
Mara Melul
octubre 5, 2025 AT 17:32¡Ay, qué horror pensar que nuestro intestino nos traiciona! Cada vez que siento esa hinchazón, el mundo se me viene abajo.
La idea de que una mala absorción pueda activar una respuesta autoinmune me da escalofríos.
Necesito un plan de acción rápido, no puedo seguir así.
¿Alguien ha probado una dieta sin lectinas y siente mejoría?
🙁
Benjamín Proaño
octubre 7, 2025 AT 22:46¡Esto es una verdadera catástrofe para la salud pública!!!
La mala absorción se está convirtiendo en el enemigo silencioso que alimenta enfermedades autoinmunes como la celiaquia y la tiroiditis de Hashimoto.
No podemos seguir ignorando los síntomas de diarrea crónica, hinchazón y pérdida de peso inesperada.
Los antibióticos de uso prolongado destruyen el microbioma, creando una brecha en la barrera intestinal.
¡El intestino permeable permite que fragmentos de gluten y lectinas se infiltren en el torrente sanguíneo, provocando inflamación!
Los estudios del 2024 demuestran una reducción del 30% en bacterias productoras de butirato en pacientes celíacos.
Esto significa que la producción de ácidos grasos cortos, esenciales para la integridad de la mucosa, está comprometida.
Sin butirato, la pared intestinal se vuelve frágil y deja pasar antígenos que disparan linfocitos T proinflamatorios.
Los marcadores serológicos como anti‑tTG IgA son la señal de alarma que no debemos pasar por alto.
Los médicos deben combinar análisis de sangre, pruebas de D‑xilosa y un estudio del microbioma para un diagnóstico temprano.
La suplementación con probióticos de cepas específicas, como Lactobacillus rhamnosus GG, puede restaurar la barrera y reducir la actividad autoinmune.
Además, la inclusión de enzimas digestivas facilita la descomposición de macronutrientes y reduce la carga antigénica.
Por último, el manejo del estrés mediante mindfulness y ejercicio moderado es crucial, ya que el cortisol empeora la permeabilidad intestinal.
En conclusión, la mala absorción no es un simple malestar, es una puerta de entrada a graves trastornos autoinmunes y requiere una intervención multidisciplinaria inmediata!!!
Flavia contreras
octubre 10, 2025 AT 04:06La interrelación entre la microbiota y la respuesta inmune es fascinante; cada desequilibrio puede desencadenar un ciclo de inflamación.
El papel de las bacterias productoras de butirato es fundamental para mantener los "tight junctions" cerrados.
Una dieta rica en fibra y alimentos fermentados potencia esas cepas beneficiosas.
Además, la deficiencia de selenio y zinc observada en la tiroiditis de Hashimoto subraya la necesidad de una absorción adecuada de micronutrientes.
Es imprescindible que los pacientes soliciten pruebas de absorción antes de iniciar cualquier suplementación.
Los profesionales de la salud deben considerar tanto la dieta como la integridad de la mucosa al diseñar tratamientos.
En definitiva, un abordaje integral es la clave para romper el vínculo entre mala absorción y autoinmunidad.
Guillermo Diaz
octubre 12, 2025 AT 09:43Si sospechas que la mala absorción está afectando tu salud, lo primero es consultar a un gastroenterólogo.
Solicita pruebas de sangre para evaluar niveles de vitaminas D, B12, hierro y marcadores inflamatorios.
Un test de D‑xilosa te ayudará a determinar la permeabilidad del intestino delgado.
Mientras esperas los resultados, prueba una dieta sin gluten y sin lectinas; elimina los alimentos procesados y azúcares refinados.
Incorpora probióticos de alta potencia, como Bifidobacterium longum, para restaurar el microbioma.
Considera suplementos de enzimas digestivas si notas grasa o proteína no digeridas en las heces.
Finalmente, practica ejercicio moderado y técnicas de respiración para controlar el estrés, que también influye en la barrera intestinal.
Nieves Rosell
octubre 14, 2025 AT 15:20¡Esto es un drama total!
alejandro arroyo lopez
octubre 16, 2025 AT 20:56En respuesta al consejo anterior, debo señalar que la recomendación de una dieta sin gluten carece de respaldo estadístico suficiente.
Los ensayos controlados aleatorios indican que solo un 5% de la población general presenta verdadera sensibilidad al gluten.
Por tanto, prescribir una eliminación total puede inducir deficiencias de fibra y micronutrientes esenciales.
Asimismo, la suplementación con enzimas digestivas debería basarse en pruebas de pH gástrico y actividad pancreática previamente evaluadas.
Recomiendo un enfoque basado en biomarcadores y pruebas de absorción antes de aplicar cambios dietéticos drásticos.
NORBERTO RAMIREZ
octubre 19, 2025 AT 02:33Desde una perspectiva académica, la evidencia sugiere que la disbiosis intestinal es una variable confusora en la etiología de las enfermedades autoinmunes.
Sin embargo, la literatura reciente destaca la ausencia de cepas butirato‑productoras como un factor crítico.
💡 La incorporación de probióticos específicos, además de una dieta baja en lectinas, puede revertir este déficit.
En síntesis, la combinación de intervenciones dietéticas y microbianas constituye una estrategia de alto nivel de evidencia.
😉
ANA MARIA VARGAS PIÑEROS
octubre 21, 2025 AT 08:10¡Ánimo! Cada paso que das hacia una alimentación más balanceada fortalece tu barrera intestinal.
Empieza con pequeños cambios: añade más vegetales al vapor y reduce los refrescos.
Con el tiempo notarás menos hinchazón y más energía.
Jessica Velez
octubre 23, 2025 AT 13:46Es fundamental reconocer que la mala absorción no es simplemente una molestia pasajera, sino una señal clara de que el cuerpo está bajo ataque.
marcela pachame
octubre 25, 2025 AT 19:23Comprendo lo frustrante que puede resultar lidiar con estos síntomas, pero buscar ayuda médica es el mejor camino para obtener un diagnóstico preciso.
Camila Arias
octubre 28, 2025 AT 00:00En cuanto a la redacción del artículo, observo varios errores de concordancia verbal y falta de acentos en palabras como "está" y "más".
Sergi GoGa
octubre 30, 2025 AT 05:36Para quienes buscan información práctica, es útil seguir una guía paso‑a‑paso:
1. Consultar a un especialista.
2. Realizar pruebas de sangre y de absorción.
3. Implementar una dieta personalizada.
4. Monitorear la evolución cada mes.
María Carlini
noviembre 1, 2025 AT 11:13¡Exacto! Esa guía resume perfectamente lo que todos necesitamos.
🚀
Marco Recuay
noviembre 3, 2025 AT 16:50La evidencia sugiere que la combinación de probióticos y una dieta sin gluten es eficaz.
Giovanni Fonseca
noviembre 5, 2025 AT 22:26Algunos investigadores sostienen que la industria farmacéutica oculta la verdadera relación entre el microbioma y las enfermedades autoinmunes.
Se dice que los ensayos clínicos son manipulados para minimizar el papel de los probióticos.
Por ello, es importante revisar fuentes independientes y considerar terapias naturales.
Raquel Benzor
noviembre 8, 2025 AT 04:03Vaya, otra charla de expertos que nadie entiende.
¿Realmente necesitaremos tantas pruebas para saber que una dieta sin gluten ayuda?
Héctor Mora
noviembre 10, 2025 AT 09:40¡Vamos equipo! Cada pequeño ajuste en la alimentación es una victoria contra la inflamación.
Recuerden que la constancia supera la perfección.
¡A seguir adelante con energía positiva!
Edith Casique
noviembre 12, 2025 AT 15:16Es cierto, la motivación es clave, pero también lo es la disciplina para mantener la dieta a largo plazo.