Medicamentos en pacientes con cáncer: quimioterapia e interacciones farmacológicas
 oct, 24 2025
oct, 24 2025
Verificador de Interacciones Farmacológicas en Quimioterapia
Instrucciones
Esta herramienta evalúa interacciones farmacológicas entre fármacos de quimioterapia y otros medicamentos. Señala si hay interacciones peligrosas y recomienda medidas preventivas.
Elija los fármacos y haga clic en "Verificar interacción" para ver los resultados.
Cuando una persona recibe quimioterapia, la coordinación entre médicos, enfermeros y farmacéuticos se vuelve crucial para evitar efectos inesperados. En los pacientes con cáncer, el uso de múltiples fármacos -ciclos de quimioterapia, antieméticos, antibióticos y suplementos- crea un escenario propicio para interacciones que pueden potenciar la toxicidad o reducir la eficacia del tratamiento.
Resumen rápido
- La quimioterapia actúa sobre células de rápida división, pero su toxicidad depende de la clase de fármaco y la dosis.
- Las interacciones más frecuentes involucran inhibidores/inductores de CYP450 y alteraciones en la excreción renal.
- El control de factores de riesgo (edad, función hepática, comorbilidades) reduce complicaciones graves.
- El farmacéutico oncológico es la pieza clave para validar dosis y revisar interacciones.
- La farmacogenómica está transformando la selección y ajuste de regímenes quimioterápicos.
¿Qué es la quimioterapia?
Quimioterapia es una terapia oncológica que utiliza agentes químicos para destruir o inhibir el crecimiento de células cancerosas, actuando principalmente sobre procesos de replicación del ADN o de síntesis de proteínas. Se administra por vía intravenosa, oral o, en casos especiales, intratecal. Según la CDC, más de 650 000 pacientes en EE. UU. reciben quimioterapia en entornos ambulatorios cada año, y en el mundo supera la mitad de los diagnosticados de cáncer.
Clases principales de fármacos quimioterápicos
Los fármacos se agrupan por estructura química y mecanismo de acción. Entre los más usados están:
- Antraciclinas (doxorrubicina, epirrubicina): intercalan en el ADN y generan radicales libres, pero pueden causar cardiotoxicidad, con un límite de dosis acumulada de 450‑550 mg/m².
- Alquilantes (ciclofosfamida, ifosfamida): forman enlaces covalentes con el ADN, provocando rupturas de cadena.
- Antimetabolitos (metotrexato, 5‑fluorouracilo): imitan sustratos naturales y bloquean enzimas clave como la dihidrofolato reductasa.
- Alcaloides vegetales (vincristina, paclitaxel): interfieren con la mitosis, pero generan neuropatía periférica.
- Inhibidores de la topoisomerasa (irinotecán, etopósido): impiden la relajación del ADN durante la replicación.
Cómo se planifica la administración
Los regímenes siguen ciclos de 2‑4 semanas, permitiendo la recuperación de la médula ósea. La dosificación suele basarse en la superficie corporal (mg/m²) o en una dosis fija para agentes orales. La hipótesis del kill fraccional sostiene que cada ciclo elimina una fracción constante de células tumorales, sin importar el tamaño del tumor. Los protocolos combinados, como BEP (bleomicina, etopósido, cisplatino) para cáncer testicular, buscan sinergia y retrasar la resistencia.
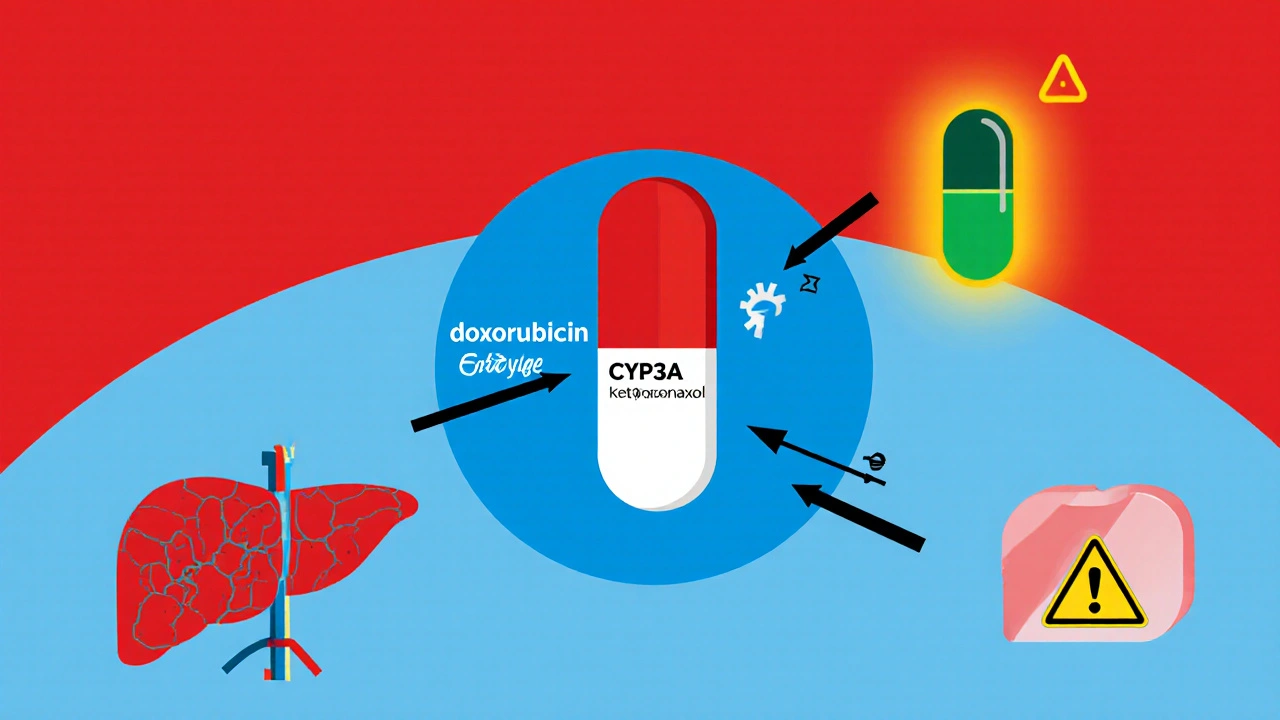
Interacciones medicamentosas más relevantes
El metabolismo de la mayoría de los agentes quimioterápicos depende de enzimas del citocromo P450, transportadores de eflujo (P‑gp) y vías de conjugación (UGT). Cuando se añaden fármacos que inhiben o inducen estas rutas, la exposición al quimioterápico puede variar significativamente.
| Medicamento | Clase | Interacción importante | Consecuencia clínica |
|---|---|---|---|
| Doxorrubicina | Antraciclina | Inhibidor de CYP3A4 (ej. ketoconazol) | Incremento de cardiotoxicidad |
| Irinotecán | Topoisomerasa I | Inductor de CYP3A4 (ej. rifampicina) | Reducción de eficacia anti‑tumoral |
| Paclitaxel | Alcaloide vegetal | Inhibidor de CYP2C8 (ej. gemfibrozilo) | Aumento del riesgo de neuropatía |
| Metotrexato | Antimetabolito | Suplementos de ácido fólico sin rescate | Disminución de la toxicidad, pero posible reducción de respuesta |
| Capecitabina | Antimetabolito oral | Antibióticos que alteran flora intestinal (ej. ciprofloxacino) | Variación en la activación pro-drug, menos efecto |
Además, los antieméticos como ondansetrón pueden prolongar el QT, lo que se vuelve crítico al combinarse con alcaloides que ya tienen potencial de arritmia.
Factores de riesgo y manejo clínico
Los pacientes mayores, con insuficiencia hepática o renal, o con comorbilidades como diabetes, presentan mayor vulnerabilidad. La monitorización de parámetros clave (enzimas hepáticas, creatinina, recuento de neutrófilos) ayuda a anticipar toxicidades.
- Neutropenia: ocurre en 40‑60 % de los regímenes intensivos; se previene con G‑CSF (filgrastim) y ajustes de dosis.
- Cardiotoxicidad de antraciclinas: ecocardiogramas basales y cada 3‑6 meses son recomendados.
- Neuropatía periférica por taxanos: evaluación sensorial antes de cada ciclo y reducción de dosis si la puntuación supera 2 en la escala NCI‑CTCAE.
El equipo de farmacia oncológica verifica cada prescripción, revisa la historia farmacológica y sugiere ajustes o alternativas.
Rol del farmacéutico y del equipo multidisciplinario
Según la ASHP 2023, el 98 % de los centros oncológicos cuentan con farmacéuticos certificados que validan dosis y controlan interacciones. Sus actividades incluyen:
- Revisión de la orden médica con chequeos automáticos de interacción.
- Educación al paciente sobre la toma adecuada de agentes orales.
- Coordinación con el oncólogo para ajustar tratamientos según pruebas de farmacogenómica.
En hospitales donde el farmacéutico no está integrado, se observan más eventos adversos y retrasos en la administración.

Estrategias para minimizar riesgos
Algunas prácticas que reducen significativamente las interacciones:
- Historia completa de medicamentos al menos 30 días antes de iniciar quimioterapia.
- Uso de sistemas electrónicos de prescripción con alertas específicas de quimioterapia (ej. plantillas de orden).
- Evaluación farmacogenómica de genes como CYP2D6, UGT1A1 y TPMT antes de iniciar tamoxifeno, irinotecán o mercaptopurina.
- Plan de soporte antiemético y profilaxis de neutropenia estandarizado según guías NCCN.
- Comunicación clara entre oncología, enfermería y farmacia para evitar errores de dosificación.
Futuro: farmacogenómica y terapias combinadas
La tendencia es personalizar la quimioterapia según el perfil genético. Por ejemplo, pacientes con polimorfismo UGT1A1*28 presentan mayor toxicidad con irinotecán y pueden requerir una reducción del 30 % de la dosis. Asimismo, los conjugados anticuerpo‑fármaco (ADC), como sacituzumab govitecan, entregan quimioterapia directamente al tumor, reduciendo la exposición sistémica.
Ensayos con circulating tumor DNA (ctDNA) guían la duración del tratamiento, evitando ciclos innecesarios en cáncer de colon en estadio II, con una reducción del 32 % de la exposición total.
Resumen final
La quimioterapia sigue siendo la columna vertebral del manejo oncológico, pero su éxito depende de una vigilancia constante de interacciones farmacológicas. Un enfoque multidisciplinario, apoyado en herramientas electrónicas y pruebas genéticas, permite maximizar la eficacia mientras se minimizan los efectos adversos.
Preguntas frecuentes
¿Qué tipos de quimioterapia existen?
Se clasifican principalmente en antraciclinas, alquilantes, antimetabolitos, alcaloides vegetales e inhibidores de topoisomerasa. Cada clase tiene un mecanismo distinto y un perfil de toxicidad propio.
¿Cómo influye la farmacogenómica en la quimioterapia?
Al detectar variantes genéticas como CYP2D6 o UGT1A1, los médicos pueden ajustar la dosis o elegir un fármaco alternativo, reduciendo toxicidad y mejorando la respuesta terapéutica.
¿Cuáles son las interacciones más peligrosas con la doxorrubicina?
Los inhibidores potentes de CYP3A4 (por ejemplo, ketoconazol) aumentan la exposición y pueden provocar daño cardíaco severo. Es esencial monitorear la fracción acumulada y evitar combinaciones que potencien la cardiotoxicidad.
¿Qué medidas se toman para prevenir la neutropenia?
Se administra crecimiento de colonias de granulocitos (G‑CSF) como filgrastim, y se ajusta la dosis según el recuento de neutrófilos antes de cada ciclo. La guía NCCN recomienda iniciar G‑CSF en regímenes con riesgo >20 %.
¿Los suplementos vitamínicos pueden interferir con la quimioterapia?
Sí, por ejemplo, la vitamina E puede reducir la eficacia de algunos antraciclinas, mientras que la suplementación con ácido fólico sin rescate puede atenuar el efecto del metotrexato. Siempre se debe consultar al equipo oncológico antes de iniciar cualquier suplemento.
JL Garcia
octubre 24, 2025 AT 18:06En el contexto de la oncología moderna, la farmacogenómica se erige como la cúspide del razonamiento científico, permitiendo ajustar la dosificación de agentes citotóxicos con una precisión que rivaliza con la afinación de un violín clásico. La integración temprana de pruebas de CYP2D6, UGT1A1 y TPMT en la planificación de la quimioterapia no solo optimiza la eficacia, sino que también salvaguarda la integridad cardiaca y neuro‑sensorial del paciente. No es coincidencia que los centros que adoptan estos criterios presenten una reducción estadísticamente significativa en eventos adversos graves. Por consiguiente, recomendaría encarecidamente la incorporación de paneles genómicos como estándar de práctica, respaldado por la evidencia clínica y la normativa de organismos reguladores internacionales. 😊📚
Erandi Castillo
octubre 27, 2025 AT 00:40Es curioso como algunos profesionales prefieren seguir usando protocolos anticuados sin ninguna justificación real
Moisés MOLINA
octubre 29, 2025 AT 08:21¿Alguna vez has pensado que el propio diseño de los ensayos de quimioterapia está orquestado por intereses ocultos que buscan mantenernos dependientes de los laboratoios multinacionales? La verdad se oculta tras capas de datos aparentemente neutrales, pero al observar detenidamente las correlaciones entre la distribución de los inhibidores CYP3A4 y las ganancias financieras de las grandes farmacéuticas, uno no puede evitar sentir una sospecha profunda. Además, la forma en que se promueve la farmacogenómica como “revolución” parece una estrategia de marketing más que una necesidad clínica, una narrativa cuidadosamente construida para vender pruebas genéticas costosas. En mi humilde opinión, deberíamos cuestionar quién se beneficia realmente de estas recomendaciones y no aceptar ciegamente el consenso establecido.
Maxine Valdez
octubre 31, 2025 AT 16:03¡Excelente aporte!
Quisiera añadir que, además de los paneles genómicos, es fundamental realizar una historia completa de medicamentos al menos 30 días antes de iniciar cualquier esquema quimioterápico; esto permite identificar fácilmente inhibidores o inductores de CYP450 que podrían alterar la farmacocinética del tratamiento.
También es recomendable usar sistemas de prescripción electrónica con alertas personalizadas, las cuales pueden marcar interacciones específicas como la del ketoconazol con doxorrubicina o la del gemfibrozilo con paclitaxel.
En caso de detectar una interacción potencial, el farmacéutico debe comunicarla de inmediato al oncólogo y, si es necesario, modificar la dosis o sustituir el fármaco problemático.
😊💊
Victor Abraham Espinosa Milan
noviembre 2, 2025 AT 23:45El artículo se lee como un manual de ventas de tests genéticos.
Benedicto Amolato Jr
noviembre 5, 2025 AT 07:26La salud del paciente debe estar por encima del lucro.
Pedro RE
noviembre 7, 2025 AT 15:08Imaginemos por un momento que cada ciclo de quimioterapia sea una pieza de ajedrez, donde el oncólogo, el farmacéutico y el propio paciente ocupan casillas estratégicas que determinarán el desenlace de la partida. En este tablero, la farmacogenómica no es más que una jugada audaz, capaz de anticipar la respuesta del tumor y evitar movimientos en falso que podrían costar la vida. Sin embargo, el riesgo yace en la sobreconfianza en la tecnología, pues una sola variante mal interpretada puede desencadenar una cadena de decisiones desastrosas. La clave, según mi reflexión, es mantener un equilibrio entre la ciencia de vanguardia y la prudencia clínica, reconociendo que la evidencia debe guiar, pero nunca dictar ciegamente el camino del tratamiento.
¡Que la reflexión acompañe a cada prescripción!
VINICIUS RAFAEL KOLLING
noviembre 9, 2025 AT 22:50Desde una perspectiva cultural, la aceptación de la farmacogenómica varía notablemente entre comunidades, lo que implica adaptar la comunicación y la educación del paciente para garantizar su adherencia al protocolo.
En países con sistemas de salud pública robustos, la implementación de pruebas genéticas se ha convertido en una práctica estándar, mientras que en entornos con recursos limitados permanece como una aspiración.
Isaias Bautista
noviembre 12, 2025 AT 06:31Resulta sorprendente que, a pesar de la avalancha de estudios que proclaman la suprema utilidad de la farmacogenómica, aún persista una resistencia inexplicable en varios sectores médicos.
En primer lugar, algunos profesionales argumentan que los costos asociados a las pruebas genéticas son prohibitivos y que el beneficio clínico no justifica la inversión; sin embargo, esta visión ignora los ahorros a largo plazo derivados de la prevención de toxicidades graves.
En segundo lugar, existe la creencia de que la variabilidad genética es irrelevante frente a la agresividad del tumor, una postura que subestima la capacidad de los enzimas metabolizadoras para modular la exposición al fármaco.
En tercer lugar, se ha hablado mucho de la “personalización” del tratamiento, pero rara vez se menciona que la personalización también implica una mayor responsabilidad del equipo interdisciplinario, especialmente del farmacéutico oncológico.
Además, la implementación de sistemas electrónicos de prescripción con alertas específicas ha demostrado reducir los errores en un 40 %, una cifra que no puede ser descartada como mera coincidencia.
Por otra parte, los ensayos clínicos recientes con pacientes portadores de la variante UGT1A1*28 han revelado una reducción del 30 % en la dosis de irinotecán sin comprometer la respuesta tumoral, lo que refuerza la necesidad de ajustar las dosis según genotipo.
Sin embargo, algunos críticos sostienen que estas observaciones provienen de cohortes pequeñas y no son extrapolables a la población general; aunque esa objeción tiene mérito, también es cierto que la evidencia acumulada supera con creces el umbral de significancia estadística.
En mi opinión, la clave está en la educación continua de todos los profesionales involucrados, pues la falta de conocimiento es la verdadera barrera.
Es indispensable que los oncólogos y farmacéuticos mantengan una comunicación fluida, compartiendo información sobre interacciones potenciales, como la del ketoconazol con doxorrubicina, que puede aumentar la cardiotoxicidad de forma significativa.
Asimismo, los pacientes deben estar informados acerca de los riesgos de los suplementos vitamínicos, por ejemplo, la vitamina E, que puede atenuar la eficacia de algunos antraciclínicos.
Otro punto crítico es la monitorización regular mediante ecocardiogramas y pruebas de función hepática, que permite detectar tempranamente cualquier desviación de los parámetros esperados.
Al mismo tiempo, es fundamental respetar las guías internacionales, como las del NCCN, pero sin seguirlas al pie de la letra cuando la situación clínica lo requiera.
En conclusión, la farmacogenómica no es una moda pasajera, sino una herramienta que, bien utilizada, puede transformar la práctica oncológica; su éxito depende de la voluntad colectiva de integrar ciencia, tecnología y humanidad.
Así, la verdadera revolución reside en la colaboración interdisciplinaria y en la capacidad de adaptarse a la evidencia emergente.
Nosotros, como comunidad médica, debemos abrazar este cambio o quedar rezagados.
Fabian Beltran Baez
noviembre 14, 2025 AT 14:13No todos los protocolos de interacción son tan críticos como se promocionan.
Jose Maria Lopez Perez
noviembre 16, 2025 AT 21:55Observo que el uso de antieméticos con potencial QT prolongado rara vez se revisa en la práctica diaria.
Julio Salinas
noviembre 19, 2025 AT 05:36Es inadmisible que en pleno siglo XXI sigamos permitiendo que la cardiotoxicidad de la doxorrubicina se pase por alto por considerarla "un riesgo aceptable". Cada caso de insuficiencia cardiaca post‑quimioterapia es una tragedia que podría haberse evitado con una simple revisión de la lista de medicamentos concurrentes. La negligencia en la revisión farmacológica es, sin duda, una falta moral que deberíamos condenar públicamente, pues la vida del paciente no debería ser negociada por conveniencias administrativas.
Frangelie Vazquez
noviembre 21, 2025 AT 13:18¡Ánimo! Recuerda que mantener una comunicación abierta con tu equipo de salud y seguir las recomendaciones de dosificación puede marcar una gran diferencia en la tolerancia al tratamiento. 😊
Nicola H
noviembre 23, 2025 AT 21:00Vaya, parece que hemos recibido una guía exhaustiva sobre cada detalle de la quimioterapia; sin duda, todos los lectores ahora podrán memorizar cada interacción potencial, como si fueran versos de una ópera farmacéutica. ¡Qué alivio!