Úlceras gástricas por corticosteroides: cómo prevenirlas y monitorearlas en la práctica clínica
 ene, 16 2026
ene, 16 2026
Calculadora de Riesgo de Úlceras Gástricas por Corticosteroides
Esta calculadora evalúa si necesitas protección gástrica al tomar corticosteroides. Basado en evidencia científica reciente, no todos los pacientes con corticosteroides necesitan un PPI.
Si te recetaron corticosteroides por una enfermedad autoinmune, asma grave o inflamación crónica, es probable que te hayan dicho: "Toma un inhibidor de la bomba de protones para proteger tu estómago". Pero ¿es realmente necesario? La respuesta no es tan sencilla como parece. Durante décadas, los médicos han recetado PPIs de forma rutinaria a pacientes que usan corticosteroides, creyendo que reducían el riesgo de úlceras. Sin embargo, la evidencia más reciente está cambiando esto. Lo que antes se consideraba una medida preventiva es ahora, en muchos casos, un tratamiento innecesario.
¿Los corticosteroides causan úlceras solos?
La creencia popular dice que sí. Pero los datos no lo respaldan. Un estudio amplio de 2013, publicado en Allergy, Asthma & Clinical Immunology, analizó miles de pacientes y encontró que corticosteroides solos no aumentan significativamente el riesgo de úlceras pépticas. En pacientes ambulatorios, la tasa de úlceras fue de apenas 0,4% a 1,8%. Eso es menos que el riesgo de un resfriado común en invierno. Incluso en dosis altas -como 60 mg de prednisona diarias-, el riesgo de úlcera por corticosteroides puros es muy bajo.
Entonces, ¿por qué tantos médicos siguen recetando PPIs? Parte de la respuesta está en los síntomas. Los corticosteroides pueden causar irritación gástrica, acidez o sensación de llenura. Pero esos síntomas no son lo mismo que una úlcera. Muchos pacientes los confunden, y los médicos, por prudencia, recetan protección. Sin embargo, una revisión de 2023 en el Journal of Hospital Medicine lo llamó claramente: "Things We Do for No Reason™" -cosas que hacemos sin evidencia-.
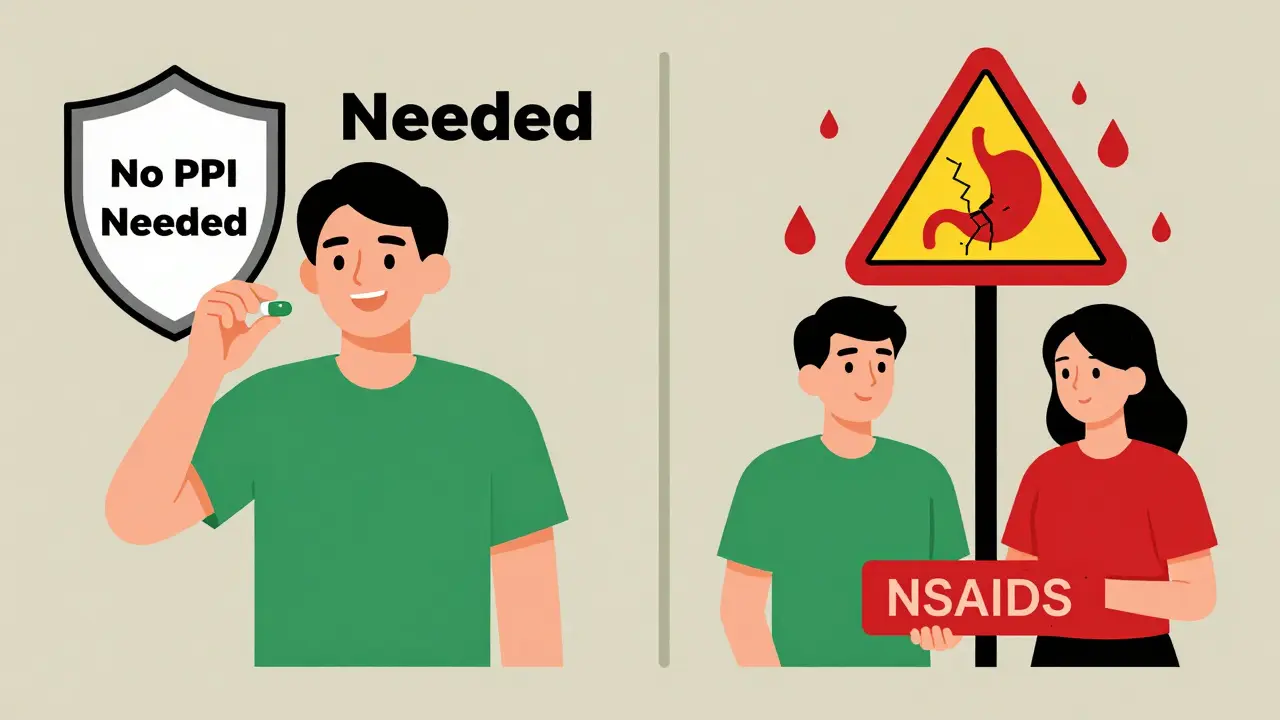
El verdadero peligro: cuando los corticosteroides se combinan con NSAIDs
Aquí es donde cambia todo. El riesgo real no viene de los corticosteroides solos, sino de su combinación con antiinflamatorios no esteroideos (AINEs), como el ibuprofeno, el naproxeno o el diclofenaco. Un estudio de pacientes de Medicaid mostró que cuando se usan juntos, el riesgo de úlcera se multiplica por 4,4. Eso no es un pequeño aumento. Es una advertencia clara.
¿Por qué ocurre esto? Los AINEs dañan directamente la mucosa gástrica al inhibir las enzimas que protegen el estómago. Los corticosteroides, por su parte, ralentizan la cicatrización de tejidos y pueden enmascarar los síntomas de una úlcera en desarrollo. Juntos, crean una tormenta perfecta: daño + retraso en la curación + falta de señales de alerta. Es en este grupo donde la protección gástrica no solo tiene sentido, sino que es esencial.
¿Quién realmente necesita un inhibidor de la bomba de protones?
No todos los pacientes que toman corticosteroides necesitan un PPI. La clave está en el perfil de riesgo individual. Aquí está lo que realmente importa:
- ¿Estás tomando AINEs? Si la respuesta es sí, necesitas protección gástrica. PPIs como omeprazol o pantoprazol son la primera opción. Misoprostol es una alternativa, pero tiene más efectos secundarios.
- ¿Tuviste una úlcera antes? Si tu estómago ya ha sufrido daño, el riesgo de recurrencia es alto. La prevención es obligatoria.
- ¿Tienes Helicobacter pylori? Esta bacteria es la causa más común de úlceras. Si estás infectado, debes tratarla antes de empezar corticosteroides. La erradicación reduce el riesgo hasta en un 70%.
- ¿Eres hospitalizado? En pacientes ingresados, el riesgo de hemorragia gastrointestinal sube un 43%. Aquí sí hay evidencia de beneficio con PPIs. La hospitalización, el estrés, otros medicamentos y la inmovilidad aumentan el riesgo.
- ¿Estás tomando anticoagulantes? Si usas warfarina, apixaban o rivaroxaban, cualquier sangrado en el estómago puede ser grave. La combinación con corticosteroides y AINEs es peligrosa. La protección gástrica es recomendada.
Si no tienes ninguno de estos factores, no necesitas un PPI. Estudios en hospitales como Johns Hopkins demostraron que al dejar de recetar PPIs a pacientes que solo tomaban corticosteroides, no hubo aumento en úlceras ni hemorragias. Al contrario: se redujo el uso de PPIs en un 42,7% sin consecuencias negativas.
¿Qué sí debes monitorear si tomas corticosteroides?
Si estás en tratamiento con corticosteroides, tu seguimiento no debe centrarse solo en el estómago. Hay otros riesgos reales que sí necesitan atención:
- Niveles de glucosa en sangre: Los corticosteroides elevan el azúcar, especialmente después de comer. La hiperglucemia postprandial es más sensible que la fasting. Revisa tu glucosa al menos una vez por semana si eres diabético o tienes prediabetes.
- Peso y presión arterial: El retención de líquidos y el aumento de peso son comunes. Controla tu presión cada 2-4 semanas, especialmente si ya tienes hipertensión.
- Signos de alerta en el estómago: No ignores el vómito con sangre, heces negras y pegajosas (melena), mareos al levantarte o anemia sin causa aparente. Estos son síntomas de una úlcera sangrante. No esperes a que empeore. Pide una endoscopia.
- Salud ósea: Los corticosteroides debilitan los huesos. Si estás en tratamiento por más de 3 meses, pide una densitometría ósea y considera calcio y vitamina D.
La clave es: no te enfocas en lo que probablemente no te va a pasar (una úlcera por corticosteroides solos), sino en lo que sí puede pasarte (hiperglucemia, osteoporosis, infecciones, hipertensión).
La nueva ola: dejar de recetar PPIs sin razón
En 2023, el Hospital de la Universidad de Wisconsin implementó un protocolo llamado "Steroid-Only PPI Stewardship Protocol". Su objetivo: eliminar la prescripción automática de PPIs para pacientes que solo toman corticosteroides. Resultado: 35% menos de recetas innecesarias. Y lo más importante: ningún paciente tuvo una úlcera grave por dejar de tomarlo.
En foros médicos como Reddit, médicos comparten sus experiencias. Uno escribió: "Dejé de recetar PPIs por corticosteroides solos hace 18 meses. No he visto un solo caso de sangrado relacionado." Otro respondió: "Tuve un paciente que sangró con 60 mg de prednisona sola. No voy a arriesgarme otra vez." Ambos tienen razón. Pero la diferencia está en el contexto. El primero trata a pacientes ambulatorios sanos. El segundo, a alguien con factores de riesgo no detectados.
La medicina moderna ya no se basa en "mejor prevenir que curar" cuando no hay evidencia. Se basa en "prevenir solo cuando el beneficio supera el riesgo". Y los PPIs no son inocuos. Aumentan el riesgo de infecciones intestinales como C. difficile, disminuyen la absorción de vitamina B12 y pueden afectar la salud renal con uso prolongado.

Lo que debes hacer hoy
Si estás tomando corticosteroides, aquí tienes un plan claro:
- Revisa si estás tomando AINEs. Si sí, habla con tu médico sobre cambiarlos o añadir un PPI.
- Si no tomas AINEs, no tienes antecedentes de úlcera, no tienes H. pylori y no estás hospitalizado: no necesitas un PPI. Pregunta a tu médico: "¿Hay evidencia de que esto me protege?".
- Si tienes síntomas como acidez persistente, no asumas que es por los corticosteroides. Pide una prueba de H. pylori. Puede ser la causa real.
- Controla tu glucosa, presión y peso cada 2-4 semanas.
- Si aparece sangre en el vómito o en las heces, busca ayuda inmediata. No esperes.
Los corticosteroides son medicamentos poderosos. No los subestimes. Pero tampoco los temas por miedo a algo que, en la mayoría de los casos, no te va a pasar. La prevención inteligente no es tomar más pastillas. Es saber cuándo tomarlas y cuándo no.
¿Puedo tomar ibuprofeno si estoy en corticosteroides?
No se recomienda. La combinación de ibuprofeno (o cualquier AINE) con corticosteroides multiplica por casi 5 veces el riesgo de úlcera y hemorragia gastrointestinal. Si necesitas aliviar el dolor, habla con tu médico. Pueden sugerir paracetamol, fisioterapia o tratamientos alternativos. Nunca combines AINEs con corticosteroides sin protección gástrica y sin evaluación médica.
¿Cuánto tiempo debo tomar un PPI si lo necesito?
Solo mientras estés tomando corticosteroides y AINEs juntos. Una vez que dejes los AINEs, puedes dejar el PPI, incluso si sigues con corticosteroides. No hay beneficio en mantenerlo por meses o años sin indicación. El uso prolongado sin necesidad aumenta riesgos sin beneficios. Tu médico debe revisar la necesidad cada 3 meses.
¿El estrés por la enfermedad puede causar úlceras?
Sí, pero no es lo mismo que una úlcera por medicamentos. El estrés agudo, como el que vive un paciente hospitalizado, puede causar úlceras por estrés, que son diferentes a las úlceras pépticas por H. pylori o AINEs. Estas úlceras por estrés ocurren en entornos críticos, con shock, trauma o insuficiencia respiratoria. En pacientes ambulatorios, el estrés emocional no causa úlceras reales. No confundas ansiedad con daño gástrico.
¿Qué pasa si olvidé tomar mi PPI un día?
Si estás tomando PPIs por corticosteroides solos, no pasa nada. No necesitas tomarlo. Si lo tomas por combinación con AINEs, olvidar un día no es crítico, pero no lo conviertas en una rutina. Los PPIs funcionan mejor si se toman 30-60 minutos antes de la primera comida. Si te lo olvidas, no lo tomes después de comer. Espera hasta el día siguiente. No dupliques la dosis.
¿Hay alternativas al PPI para proteger el estómago?
Sí, pero solo en casos específicos. El misoprostol es una opción, pero causa diarrea, dolores abdominales y puede provocar contracciones uterinas -por lo que no se usa en mujeres embarazadas. La sucralfato es otra, pero es menos efectiva que los PPIs. En la práctica, los PPIs siguen siendo el estándar cuando se necesita protección. Lo que no debes hacer es usar remedios naturales como el jugo de aloe o el jengibre como sustitutos. No hay evidencia de que protejan contra úlceras inducidas por medicamentos.
¿Qué sigue en la investigación?
En 2024, un estudio clínico registrado en ClinicalTrials.gov (NCT05214345) está comparando directamente a pacientes que toman corticosteroides altos con y sin PPI. Los resultados, esperados para finales de 2024, podrían cambiar las guías internacionales. La Asociación Americana de Gastroenterología ya tiene un grupo de trabajo revisando este tema, y es probable que en 2025 se publiquen nuevas recomendaciones. El mensaje ya está claro: la prevención no es una receta automática. Es una decisión personalizada, basada en tu historia, tus medicamentos y tu riesgo real. No te dejes llevar por lo que siempre se ha hecho. Pregunta. Evalúa. Elige con información, no con miedo.
Brittney Fernandez
enero 16, 2026 AT 18:42¡Por fin alguien dice la verdad! Los PPIs se recetan como si fueran caramelos, y encima nos cobran por ellos. Yo tomé prednisona 3 meses sin PPI y ni un solo síntoma. Los médicos tienen miedo de que algo pase, así que recetan por si acaso... pero el "si acaso" se convierte en norma. #ThingsWeDoForNoReason
Alicia Gallofré
enero 16, 2026 AT 23:00Me encanta cómo estructuraste esto, realmente es un modelo de comunicación clínica. Lo que más me impactó fue el dato de que el riesgo de úlcera con corticosteroides solos es menor que el de un resfriado común en invierno. Es una metáfora brillante que cualquiera puede entender. Además, el énfasis en los factores reales de riesgo -AINEs, H. pylori, anticoagulantes- es lo que realmente debería guiar nuestras decisiones. La medicina personalizada no es un slogan, es una necesidad. Y por favor, que alguien lea esto a los internistas que aún recetan PPIs por defecto.
Marc De La Cruz
enero 17, 2026 AT 13:28yo no tomo ppi y me duele el estomago pero es por el estrés jajaja no es ulceras jaja
Laura Battley
enero 17, 2026 AT 16:08Como profesional de la salud con más de 25 años de experiencia en medicina interna, debo expresar mi profunda preocupación por la simplificación excesiva de este tema. Aunque los estudios epidemiológicos sugieren un bajo riesgo en poblaciones ambulatorias, la variabilidad interindividual es considerable. El caso del paciente con hemorragia digestiva tras prednisona a 60 mg diarias -mencionado en el texto- no es un outlier, sino una advertencia clínica que no puede ignorarse en contextos de comorbilidad no documentada. La evidencia poblacional no sustituye el juicio clínico individualizado. La estandarización de protocolos, aunque deseable, puede conducir a una medicina de segunda clase si se aplica sin evaluación exhaustiva.
Miguel Martín
enero 17, 2026 AT 23:27los farmaceuticos quieren vender ppi y los medicos son cobardes por eso recetan todo. no es cierto lo de las ulceras. es un engaño para que compres pastillas. los corticoides no hacen nada malo. es la industria farmaceutica la que controla todo
Eva Añón
enero 19, 2026 AT 15:17yo soy de españa y aqui nos recetan ppi hasta para respirar. los medicos aqui son unos vendedores de pastillas. en mi pueblo hasta a los gatos les dan omeprazol. esto es una locura. no necesito un ppi para tomar prednisona. ya me lo recetaron y lo tire a la basura. me siento mejor sin el ppi. viva la medicina real
Diego Roque Reus
enero 21, 2026 AT 13:35El artículo es, en esencia, una apología de la medicina basada en la economía de costos, no en la biología. Se omite deliberadamente que los PPIs reducen la acidificación gástrica, lo que altera la microbiota intestinal y potencialmente favorece la colonización por cepas patógenas. Además, la referencia a Johns Hopkins es selectiva: el estudio citado excluyó pacientes con antecedentes de hemorragia gastrointestinal previa, un grupo de alto riesgo. Esta narrativa, aunque aparentemente racional, es una forma sofisticada de negligencia médica disfrazada de evidencia. La medicina no es una ecuación lineal, y reducir la profilaxis a un cálculo de riesgo poblacional es una falacia.
HERNAN VELASQUEZ
enero 22, 2026 AT 22:34Gracias por este contenido tan claro y humano. Como médico argentino, he visto cómo muchos pacientes se asustan por síntomas leves y terminan tomando medicamentos innecesarios. Este enfoque, centrado en el riesgo real y no en el miedo, es lo que necesitamos más en la práctica. Me encantó lo de la glucosa y la osteoporosis -esos son los verdaderos enemigos. Y sí, el ibuprofeno con corticoides es una bomba de relojería. Lo he visto en urgencias. Por favor, que más gente lo lea.
aguirre bibi
enero 24, 2026 AT 12:59Me pregunto si esta reducción de la profilaxis no es, en última instancia, una forma de renunciar a la responsabilidad médica. ¿No es la medicina, en su raíz, una ética de precaución? Si eliminamos el PPI por falta de evidencia estadística, ¿no estamos desplazando el riesgo al paciente, quien no tiene la formación para evaluarlo? La ciencia nos da probabilidades, pero la práctica nos exige considerar la incertidumbre. ¿Es ético decirle a un paciente: "No necesitas esto, porque en promedio no te pasará"? ¿Y si eres el 0,5%? La historia médica está llena de casos únicos que cambiaron las guías. Tal vez lo que necesitamos no es eliminar los PPIs, sino enseñar a los pacientes a vivir con la incertidumbre -y a los médicos a vivir con la humildad.
pamela alejandra vargas vargas
enero 24, 2026 AT 22:50Todo esto es un montón de palabras para ocultar que los PPIs no funcionan como dicen. El estudio de Wisconsin? Con muestras sesgadas. Los pacientes ambulatorios sanos no representan a nadie. Y el hecho de que no haya hemorragias no significa que no haya daño subclínico. Además, los PPIs reducen la absorción de magnesio y calcio. ¿Y eso? Nadie lo menciona. La industria farmacéutica y los médicos cómplices están vendiendo una ilusión de seguridad. La verdad es que el estómago no necesita protección, necesita descanso. Y la mejor protección es dejar de tomar corticoides. Pero eso no lo van a decir, ¿verdad?